Obsah:
- Co je krvácení z nosu (epistaxe)?
- Příznaky a příčiny krvácení z nosu
- Diagnostika a vyšetření krvácení z nosu
- Léčba a management krvácení z nosu
- Prevence krvácení z nosu
- Kdy je třeba se obávat krvácení z nosu?
- Proč často krvácím z nosu ?
- Co způsobuje krvácení z nosu během spánku?
- Je normální mít při krvácení z nosu krevní sraženiny?
- Proč mě bolí hlava a krvácím z nosu?
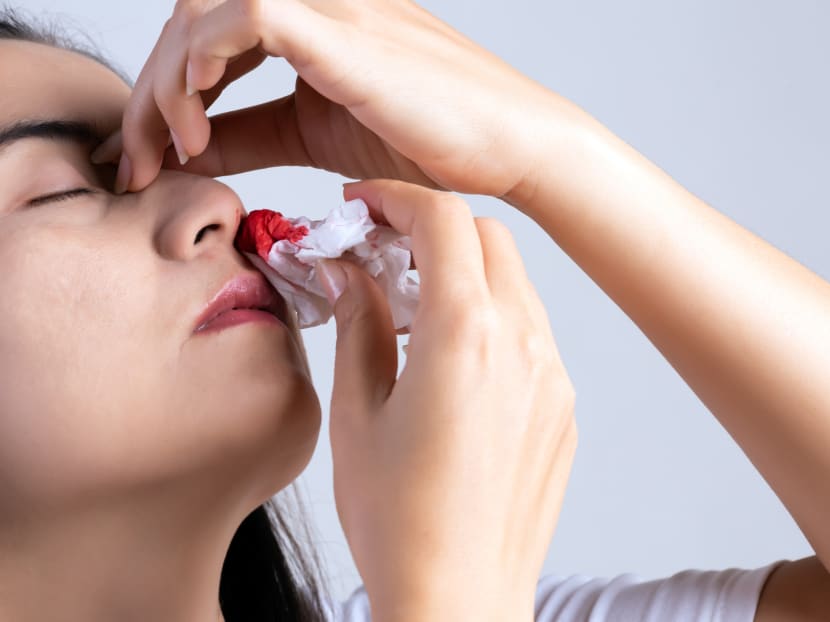
Epistaxe neboli krvácení z nosu je ztráta krve z tkáně, která lemuje vnitřní stranu nosu. Krvácení z nosu je často způsobeno kombinací suchého vzduchu a drobných krevních cévek, které lemují vnitřní povrch nosu. Existují jednoduché kroky, které můžete podniknout k jejich léčbě a prevenci. Ačkoli je krvácení z nosu nepříjemné, obvykle není důvodem k obavám.
Co je krvácení z nosu (epistaxe)?
„Epistaxe“ je lékařský termín pro krvácení z nosu. Krvácení z nosu, tedy ztráta krve z tkáně vystýlající vnitřní stranu nosu, se může objevit v jedné nebo obou nosních dírkách. Obvykle postihuje pouze jednu nosní dírku.
V nose je mnoho drobných krevních cév. Tyto cévy pomáhají ohřívat a zvlhčovat vzduch, který dýcháte. Leží však v blízkosti vnitřního povrchu nosu. Při pohybu vzduchu nosem může dojít k vysušení a podráždění cév. To může způsobit jejich poranění nebo prasknutí a krvácení z nosu.
Ačkoli je krvácení z nosu nepříjemné, obvykle není závažné.
Jak častá je epistaxe?
Epistaxe je častá. Přibližně 60 % lidí během svého života alespoň jednou krvácí z nosu. Pouze asi 10 % případů je natolik závažných, že vyžadují lékařské ošetření.
Kdo trpí epistaxí?
Epistaxí může onemocnět kdokoli. Většina lidí prodělá alespoň jeden případ za život. U některých lidí je však pravděpodobnost výskytu krvácení z nosu vyšší. Mezi ně patří např:
- Děti ve věku od dvou do deseti let: Suchý vzduch, nachlazení, alergie a strkání prstů a předmětů do nosu činí děti náchylnějšími ke krvácení z nosu.
- Dospělí ve věku 45 až 80 let: U lidí středního a vyššího věku se krev může srážet déle. Tito dospělí mají také vyšší pravděpodobnost vysokého krevního tlaku, aterosklerózy (kornatění stěn tepen) nebo poruch krvácení.
- Těhotné osoby: Krevní cévy v nose se během těhotenství rozšiřují, což zvyšuje tlak na jemné krevní cévy ve výstelce nosu.
- Lidé užívající léky na ředění krve: Mezi tyto léky patří aspirin a warfarin.
- Lidé s poruchami krvácení: Mezi ně patří hemofilie a von Willebrandova choroba.
Typy krvácení z nosu
Existují dva hlavní typy krvácení z nosu. Zdravotníci popisují epistaxi podle místa krvácení.
Přední krvácení z nosu
Přední krvácení z nosu začíná v přední části nosu na bázi stěny, která odděluje obě strany nosu (nosní přepážka). Kapiláry a malé cévy v této přední části nosu jsou křehké a mohou se snadno porušit a krvácet. Jedná se o nejčastější typ epistaxe, který obvykle není závažný. Toto krvácení z nosu je častější u dětí. Toto krvácení z nosu můžete obvykle léčit doma.
Zadní krvácení z nosu
Zadní krvácení z nosu se vyskytuje hluboko v nose. Tento typ způsobuje krvácení z větších cév v zadní části nosu v blízkosti hrdla. Může mít za následek silné krvácení, které může stékat do zadní části krku. Při tomto typu krvácení z nosu můžete okamžitě potřebovat lékařskou pomoc. Tento typ je častější u dospělých.
Příznaky a příčiny krvácení z nosu
Krvácení z nosu má mnoho příčin, včetně suchého vzduchu, alergií a rekreačního užívání drog.
Krvácení z nosu neboli epistaxe je ztráta krve z tkáně, která lemuje vnitřní stranu nosu.
Jaké jsou příznaky krvácení z nosu?
Nejčastěji nebudete mít žádné jiné příznaky než krev vytékající z nosu. Pokud krvácíte ze zadní části nosu, může část krve stékat po zadní straně krku do žaludku. To může způsobit nepříjemnou chuť v zadní části krku a pocit nevolnosti.
Pokud máte jiné příznaky, může se jednat o příznak zdravotního stavu.
Co způsobuje krvácení z jedné nosní dírky?
Krvácení z nosu obvykle postihuje pouze jednu nosní dírku, ale může postihnout obě současně. Epistaxe má mnoho příčin. Většina z nich naštěstí není závažná.
Nejčastější příčinou krvácení z nosu je suchý vzduch. Suchý vzduch je způsoben horkým klimatem s nízkou vlhkostí nebo ohřátým vzduchem v místnosti. Obě prostředí způsobují, že nosní membrána (jemná tkáň uvnitř nosu) vysychá a tvoří se na ní krusty nebo praskliny. Tím se zvyšuje pravděpodobnost krvácení při tření nebo tření nebo při smrkání. Epistaxe se může objevit také po zasunutí předmětu do nosu nebo po poranění nosu a/nebo obličeje.
Mezi další příčiny krvácení z nosu mohou patřit např:
- infekce: nachlazení (infekce horních cest dýchacích) a zánět vedlejších nosních dutin, zejména epizody, které způsobují opakované kýchání, kašel a smrkání.
- Alergie: Alergická a nealergická rýma (zánět sliznice nosu).
- Léky na ředění krve: Léky jako aspirin, nesteroidní protizánětlivé léky (NSAID), warfarin a další.
- Rekreační drogy: Kokain a jiné drogy, které vdechujete nosem.
- Chemické dráždivé látky: Chemické látky v čisticích prostředcích, chemické výpary na pracovištích a jiné silné pachy.
- Vysoká nadmořská výška: S rostoucí nadmořskou výškou se vzduch stává řidším (nedostatek kyslíku) a sušším.
- Odchylka nosní přepážky: Abnormální tvar stěny, která odděluje obě strany nosu.
- Nosní spreje: Časté používání nosních sprejů a léků k léčbě svědění, ucpaného nosu nebo rýmy. Tyto léky - antihistaminika a dekongestiva - mohou vysušovat nosní sliznice.
Mezi další méně časté příčiny krvácení z nosu patří:
- Užívání alkoholu.
- Poruchy krvácení, jako je hemofilie nebo von Willebrandova choroba.
- Vysoký krevní tlak.
- Ateroskleróza.
- Operace obličeje a nosu.
- Nádory nosu.
- Nosní polypy.
- Imunitní trombocytopenie.
- Leukémie.
- Hereditární hemoragická teleangiektázie.
- Těhotenství.
Diagnostika a testy krvácení z nosu
Co mám očekávat, když jdu ke svému poskytovateli kvůli epistaxi?
Poskytovatel zdravotní péče vám položí otázky týkající se krvácení z nosu, včetně následujících:
- Délku krvácení z nosu (v minutách).
- Přibližné množství ztracené krve.
- Jak často je dostáváte.
- Zda se krvácení týkalo jedné nebo obou nosních dírek.
Budou se vás také ptát na:
- léky, které užíváte, včetně volně prodejných léků na ředění krve, jako je aspirin, a léků proti nachlazení a alergiím.
- Vaši rodinnou anamnézu, včetně případných krevních poruch v minulosti.
- Vaše užívání alkoholu a/nebo jakýchkoli rekreačních drog, kdy jste si šňupali drogu do nosu.
- Poté váš lékař vyšetří váš nos, aby určil zdroj krvácení a co ho mohlo způsobit. Pomocí malého zrcátka vám přidrží otevřenou nosní dírku a pomocí různých zdrojů světla nebo endoskopu (osvětleného dalekohledu) se podívá dovnitř nosní dírky.
- Váš lékař může použít lokální léky ke znecitlivění (znecitlivění) sliznice nosu a ke zúžení krevních cév. Poskytovatel vám může z vnitřku nosu odstranit sraženiny a krusty. To může být nepříjemné, ale není to bolestivé.
Příležitostně může nařídit rentgenové vyšetření, CT nebo krevní testy, aby zjistil, zda nedošlo k poruchám krvácení, abnormalitám cév nebo nádorům nosu.
Léčba a ošetření krvácení z nosu
Jak zastavit krvácení z nosu?
K zastavení krvácení z nosu doma použijte následující kroky.
- Posaďte se vzpřímeně a nakloňte tělo a hlavu mírně dopředu. Tím zabráníte stékání krve do krku, které může způsobit nevolnost, zvracení a průjem. (Nelehejte naplocho ani si nedávejte hlavu mezi nohy.)
- Dýchejte ústy.
- K zachycení krve použijte kapesník nebo vlhký ubrousek.
- Palcem a ukazováčkem si stiskněte měkkou část nosu. Dbejte na to, abyste měkkou část nosu přitiskli k tvrdému kostěnému hřebenu, který tvoří nosní můstek. Stisknutím u kostěné části nosu nebo nad ní nevytvoříte tlak v místě, kde může pomoci zastavit krvácení.
- Než zkontrolujete, zda se krvácení zastavilo, pokračujte ve stlačování nosu nepřetržitě po dobu nejméně pěti minut. Pokud nos stále krvácí, pokračujte ve stlačování dalších 10 minut.
- Pokud chcete, přiložte si na nosní hřbet ledový obklad, který pomůže ještě více stáhnout cévy (a tím zpomalit krvácení) a zajistí vám větší pohodlí. Tento krok není nutný, ale můžete ho vyzkoušet.
- Do krvácející strany nosu si můžete nastříkat volně prodejný dekongestivní sprej, například oxymetazolin, a poté si nos stisknout. Tyto lokální dekongestivní spreje byste neměli používat dlouhodobě. Mohou zvýšit pravděpodobnost krvácení z nosu.
- Po zastavení krvácení se neohýbejte, nenamáhejte a/nebo nezvedejte nic těžkého. Několik dní nesmrkejte ani si netřete nos.
Jaké jsou způsoby léčby epistaxe?
Léčba krvácení z nosu závisí na příčině krvácení. Léčba epistaxe může zahrnovat:
- Balení nosu: Váš lékař vám do nosu vloží gázu, speciální nosní houby nebo pěnu nebo nafukovací latexový balónek, aby vytvořil tlak v místě krvácení. Váš lékař může chtít nechat materiál na místě 24 až 48 hodin, než jej odstraní.
- Kauterizace: Tento postup zahrnuje aplikaci chemické látky (dusičnan stříbrný) nebo tepelné energie (elektrokauter) k uzavření krvácející cévy. Váš lékař vám nejprve nastříká do nosní dírky lokální anestetikum, aby znecitlivěl vnitřní stranu nosu.
- Úprava léků/nový předpis: Může pomoci snížit nebo ukončit užívání léků na ředění krve. Dále mohou být zapotřebí léky na kontrolu krevního tlaku. Lékař vám může předepsat Tranexamic (Lysteda®), lék na podporu srážení krve.
- Odstranění cizího tělesa: Pokud je příčinou vašeho krvácení z nosu cizí těleso, váš lékař vám ho odstraní.
- Chirurgický zákrok: Chirurgická oprava zlomeného nosu nebo korekce vychýlené nosní přepážky (septoplastika), pokud je příčinou krvácení z nosu.
- Podvázání: Při tomto zákroku lékař podváže cévu, která krvácení způsobila, aby krvácení zastavil.
Prevence krvácení z nosu
Co mohu udělat pro prevenci krvácení z nosu?
- Dvakrát až třikrát denně používejte do každé nosní dírky fyziologický nosní sprej nebo fyziologické nosní kapky, které udržují nosní dírky vlhké. Tyto přípravky si můžete koupit bez lékařského předpisu nebo si je můžete vyrobit doma. Chcete-li si doma vyrobit fyziologický roztok, smíchejte 1 čajovou lžičku soli s 1 čtvrtlitrem vody z vodovodu. Vodu vařte 20 minut a nechte ji vychladnout na vlažnou.
- Přidejte zvlhčovač vzduchu do pece nebo v noci spusťte zvlhčovač vzduchu v ložnici, abyste dodali vzduchu vlhkost.
- Nanášejte do nosních dírek nosní gely nebo masti rozpustné ve vodě pomocí vatového tamponu.
- Vyvarujte se příliš silného smrkání.
- Kýchejte otevřenými ústy. Kýchejte vždy do kapesníku nebo na loket.
- Nevkládejte si do nosu nic tvrdého, včetně prstů.
- Omezte užívání léků, které mohou zvýšit krvácení, jako je aspirin a ibuprofen. Pamatujte, že jakákoli úprava léků, zejména předepsaných léků, jako je warfarin (Coumadin®) a nesteroidní protizánětlivé léky (NSAID), by měla být prováděna pouze pod dohledem vašeho lékaře.
- Pokud se vám nedaří snadno zvládnout příznaky nosní alergie pomocí volně prodejných léků nebo léků na předpis, navštivte svého lékaře. Při používání volně prodejných přípravků dbejte na pečlivé dodržování pokynů. Jejich nadměrné užívání může způsobit krvácení z nosu.
- Přestaňte kouřit. Kouření nos vysušuje a dráždí.
- Pokud se věnujete činnostem, při kterých byste si mohli poranit obličej a nos, noste ochrannou pokrývku hlavy.
- Udržujte nehty svého dítěte krátké.
Máte-li jakékoli dotazy nebo obavy, neváhejte se obrátit na svého lékaře.
Kdy bych se měl/a obávat krvácení z nosu?
Ačkoli pohled na krev vytékající z nosu může být znepokojující, většina krvácení z nosu není závažná. Obvykle je můžete zvládnout doma. Některé případy epistaxe byste však měli nechat vyšetřit svým lékařem. Pokud například často krvácíte z nosu, navštivte lékaře. Může jít o časný příznak jiného zdravotního problému, který bude chtít vyšetřit.
Některá krvácení z nosu mohou začínat v zadní části nosu. Tyto případy epistaxe obvykle zahrnují velké cévy, což vede k silnému krvácení a může být nebezpečné. U tohoto typu krvácení budete potřebovat lékařskou pomoc, zejména pokud ke krvácení došlo po nehodě a krvácení se nezastavilo ani po 20 minutách přímého tlaku na nos.
Proč často krvácím z nosu ?
Existuje mnoho nezhoubných důvodů, proč můžete mít časté krvácení z nosu. Mohou postihovat jednu nebo obě nosní dírky. Nejčastější příčiny jsou následující:
- Časté používání nosních sprejů k léčbě příznaků alergie nebo nachlazení/zánětu. Může být nutné tyto léky na krátkou dobu přestat používat nebo je přestat používat úplně. Pokud tyto přípravky používáte, poraďte se se svým lékařem.
- Život v podmínkách suchého vzduchu.
- Šňupání léků do nosu.
- Ve vzácných případech může být opakovaná epistaxe známkou poruchy krvácení nebo jiných závažnějších stavů. Pokud často krvácíte z nosu, navštivte svého lékaře.
Co způsobuje krvácení z nosu během spánku?
Příčiny krvácení z nosu během spánku jsou stejné jako důvody, proč k němu dochází během dne - vysušená nosní sliznice způsobená suchým vzduchem, alergiemi a infekcemi horních cest dýchacích, které poškozují jemnou nosní sliznici vystýlající nos. Spánek s hlavou na boku může také vytvářet přímý tlak na nosní dutinu a může být další příčinou noční epistaxe.
Je normální mít při krvácení z nosu krevní sraženiny?
Ano. Krevní sraženiny jsou shluky krve, které se tvoří jako reakce na poraněnou cévu. Srážení krve zabraňuje nadměrnému krvácení při poškození cévy. Když si zmáčknete nos, abyste zastavili krvácení z nosu, krev se začne srážet. Obvykle tam zůstane, dokud ji neodstraníte nebo se jemně nevysmrkáte.
Proč mě bolí hlava a krvácím z nosu?
K bolestem hlavy a krvácení z nosu může vést mnoho faktorů. Častou příčinou obou příznaků je vybočená nosní přepážka (posunutá stěna v nose). Jedna studie zjistila, že epistaxe může být předzvěstí migrény. Mezi další běžné příčiny bolestí hlavy a krvácení z nosu mohou patřit:
- Alergie.
- Změny počasí.
- Těžké úrazy.
- Jiné zdravotní potíže.
Epistaxe neboli krvácení z nosu je běžný, ale dráždivý zdravotní stav. Naučte se postup, jak krvácení z nosu rychle zastavit, a budete se moci rychle vrátit k tomu, co jste dělali před jeho začátkem. Ačkoli většina případů epistaxe není závažná, měli byste navštívit lékaře, pokud se u vás vyskytuje často nebo máte poruchu krvácení.
.png)