Obsah:

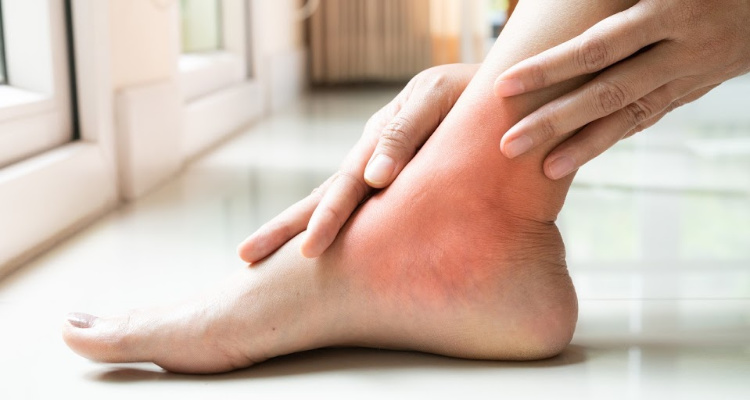
Co je to bolest v kloubu palce u nohy
Bolest v kloubu palce u nohy může být způsobena náhlým zraněním, jako je například sportovní „turf toe“.1 Chronické zdravotní potíže, jako je artritida, burzitida, pohmožděniny, dna a méně známé stavy, jako je sezamoiditida, mohou být také příčinou bolesti v kloubu palce u nohy.
Mohou také způsobovat bolest, ztuhlost kloubu, otok a pocit vrzání.
První metatarzofalangeální
je kloub, který spojuje palec nohy s první metatarzální kostí. Hraje klíčovou roli při podpoře nošení váhy a fungování chodidla. Léčba se liší v závislosti na příčině.
Artritida
Nejčastější formou artritidy, která postihuje kloub palce nohy, je osteoartróza. Ta je způsobena rozpadem tkání, které pokrývají konce kostí v místě, kde se setkávají v kloubu.
- Hallux limitus, ke kterému dochází při omezení pohybu kloubu.
- Hallux rigidus, ke kterému dochází, když je kloub neobvykle ztuhlý. To ztěžuje narovnání palce u nohy.
Osteoartróza může vzniknout v důsledku problémů se strukturou nebo pohybem chodidla, což vede k nadměrnému opotřebení chrupavky. To způsobuje bolest z tření kosti o kost při pohybu.
K osteoartróze může vést také zranění, například zlomenina nebo vykloubení palce. Mezi další méně časté typy artritidy, které postihují palec u nohy, patří revmatoidní artritida, dnavá artritida a psoriatická artritida.
Mezi příznaky artritidy palce u nohy patří:
- Bolest, která je obvykle nejvýraznější při stání a chůzi.
- Otok
- boule na nártu
- zarudnutí v místě nepohodlí
- ztuhlost a omezená pohyblivost palce u nohy
Někdy může být chůze bolestivá a lidé si mohou vyvinout antalgickou chůzi, což je abnormální způsob chůze, aby ji kompenzovali. To může nakonec vést k bolesti kotníků, kolen, kyčlí nebo dolní části zad. Na horní části palce nebo chodidla se také mohou vytvořit hrbolaté výrůstky zvané kostní ostruhy .
Možnosti léčby bolesti palce u nohy
- Protizánětlivé léky proti bolesti, které zmírňují artritickou bolest
- Injekce steroidů do kloubu může někdy zmírnit bolest a zánět.
- Nošení obuvi s tuhou podrážkou nebo obuvi, která se ohýbá v místě prstního kloubu. Vlastní ortopedické vložky s úpravou zvanou Mortonova extenze mohou pomoci, pokud pohyb způsobuje bolest.
- Fyzikální terapie ke zlepšení pohyblivosti
K odstranění kostních ostruh může být nutný chirurgický zákrok. Cheilektomie
je spojení kostí v kloubu. Mezi další zákroky, které mohou být indikovány, patří implantáty Cartiva® nahrazující chrupavku, operace výměny nebo odstranění kloubu nebo artrodéza (typ kostní fúze).
Bunion
Vbočený palec je velký hrbol nad kloubem palce u nohy. Faktory, které přispívají ke vzniku vbočeného palce:
- Přibývající věk
- Genetika
- Pohyb nohy
- těsná obuv
- Revmatoidní artritida
Vbočený palec je obvykle příčinou deformity hallux valgus, což je vychýlení palce směrem k malíčku.
Vbočený palec může být výraznější směrem ke středu těla, což způsobuje jeho větší bolestivost v uzavřené obuvi. Postupem času se palec posouvá více směrem k malíčku, čímž tlačí a vybočuje všechny ostatní prsty.
Obvyklým výsledkem je zvětšené přednoží a červený, podrážděný a někdy oteklý hrbol na straně kloubu palce.
V důsledku posunu kloubu palce vzniká vbočený palec. Někdy se z vykloubení vyvine další kostní výrůstek nebo se v tomto kloubu vyvine artritida.
Existují věci, které můžete udělat pro zmírnění příznaků :
- Noste ploché, pružné boty se širokou špičkou, abyste měli kolem palce více místa. Tím se sníží tlak na vbočený palec.
- Přes vbočený palec umístěte podložku, která zabrání tření a podráždění.
- Protahujte se, abyste zlepšili pohyblivost kloubů.
- Po cvičení, když jste na nohou, přiložte na puchýř studený obklad (mezi obklad a kůži vložte papírový ručník nebo látku).
- Pokud je puchýř bolestivý nebo oteklý, poraďte se s lékařem o užívání protizánětlivých léků.
Pokud vaše potíže přetrvávají i přes tato jednoduchá opatření, podiatr (lékař specializující se na onemocnění nohou) vám může na podporu palce na noze nainstalovat speciální vložky do bot, tzv. ortopedické vložky. Může vám také poskytnout dlahy na prsty, které budete nosit v noci, abyste měli prsty na nohou rovné i během spánku.
Pokud tato opatření nezabírají a vy stále trpíte bolestí palce nebo máte potíže s chůzí, zvažte operaci, při které by došlo ke změně polohy kosti a odstranění hrbolku.
Najděte správný obchod s obuví
Pokud vás bolí nohy, je velká pravděpodobnost, že na vině může být vaše obuv - zejména pokud trávíte na nohou hodně času. Nošení správně padnoucí obuvi může pomoci předcházet bolestem nohou a zraněním. Pomoci vám může návštěva obchodu s obuví, kde vám vyšetří tvar nohy a způsob chůze - a poté vám obuv, která správně podpírá vaše chodidlo, přizpůsobí.
Zarostlý nehet
Zarostlý nehet často postihuje palec u nohy. Způsobuje také bolest:
- zánět postižené kůže
- Otok a tekutinu v místě
- zarůstání kůže v okolí nehtu
- Bílý nebo žlutý hnis a někdy krvácení
Zarostlý nehet je pravděpodobnější, pokud se vám potí nohy, nedbáte na úpravu nehtů nebo nosíte těsné ponožky a boty. Může se však vyskytnout také v důsledku přirozeného tvaru nehtu na noze, stejně jako v případě, že máte naražený palec nebo jiné zranění. Vyšší riziko hrozí také lidem s diagnostikovanou cukrovkou.
K léčbě zarostlého nehtu na noze, který je infikovaný, může být nutný chirurgický zákrok. Ta může zahrnovat částečné nebo úplné odstranění postiženého nehtu. Klíčem k předcházení komplikacím je prevence. Mezi tato opatření patří např:
- nošení správně padnoucí obuvi
- každodenní mytí nohou
- odstraňování odumřelé kůže z chodidel (účinná je pemza).
- stříhání nehtů na nohou rovně, nikoli pod úhlem
Zánět šlach natahovačů nohou
Zánět šlach (někdy psáno tendinitida) je zánět pruhu pojivové tkáně, který spojuje sval s kostí, tzv. šlachy.
Typ, který může postihnout palec u nohy, se nazývá extenzorová tendonitida, způsobená zánětem šlachy extenzorů, která vám pomáhá zvedat prsty na nohou nebo narovnávat prsty. Zánět extenzorové šlachy nohy se někdy označuje jako metatarzální tendonitida.
Tento typ extenzorové tendinitidy je obvykle způsoben opakovaným zatěžováním chodidla a prstů. Sporty zahrnující sprint nebo dorziflexi
(ohýbání prstů směrem dozadu), jako je běh na dlouhé vzdálenosti nebo gymnastika, mohou způsobit toto onemocnění.
Riziko může zvýšit také nošení vysokých podpatků, těsných bot nebo špatně padnoucí obuvi.11
Zánět šlach extenzorů se obvykle léčí konzervativně odpočinkem, aplikací ledu a nesteroidních protizánětlivých léků. Jemné protahování může zabránit ztuhnutí šlach a kloubů.
Pokud je zánět závažný, může vám lékař doporučit znehybnění nohy pomocí speciální obuvi s ocelovou podrážkou a houpací špičkou. Injekce se nedoporučují, protože mohou oslabit šlachy a způsobit jejich prasknutí.
V závažných případech může být použita operace zvaná přenos šlachy, při níž je odebrán kus šlachy z jiné části chodidla a použit k překlenutí mezery v místě, kde byla poškozená šlacha odstraněna.
Kapsle
je onemocnění, které nejčastěji postihuje druhý prst na noze, ale způsobuje posun tohoto prstu směrem k palci. V pozdějších stadiích neléčené kapsulitidy může dokonce přecházet přes palec.
Kapsulitida, nazývaná také addukční syndrom, je zánět vazů, které tvoří pouzdro na bázi druhého prstu a umožňují jeho funkci. Může postihnout také třetí a čtvrtý prst a způsobit bolest, otok a nepohodlí, které mohou ztěžovat chůzi.
Předpokládá se, že k zánětu vede nadměrné namáhání plosky nohy, která se nachází pod kloubem. Kapsula se může častěji vyskytovat u lidí s vbočenými palci, druhým prstem, který je delší než první, nebo s atypickými lýtkovými svaly a klenbou chodidla.
Léčba kapsulitidy může zahrnovat:
- klid, led a dlahování palce na noze
- Léky
- Ortopedické vložky a boty pro podporu
- Protahování u osob s napjatými lýtkovými svaly
Když se druhý prst začne pohybovat směrem k palci, je nutný chirurgický zákrok, aby se vrátil do své normální polohy. Bez operace bude „zkřížený prst“ ovlivňovat palec.
Vykloubení palce u nohy
Při podvrtnutí je spojovací pruh tkáně, nazývaný vaz, který spojuje kost s kostí, přetížený a natržený.
V případě palce u nohy se vazy náchylné k podvrtnutí nazývají postranní vazy. Ty probíhají po obou stranách palce a zabraňují přílišnému pohybu palce ze strany na stranu.
Ke zranění může dojít při sportu nebo jednoduše při zakopnutí a pádu doma. Vymknutí palce u nohy může být způsobeno:
- silným nárazem do prstu
- zaklínění palce při nešikovném přistání
- Pádem v poloze, která způsobí vybočení palce na noze
Vymknutí není totéž co podvrtnutí, které zahrnuje spíše přetížený sval než vaz.
Ačkoli je podvrtnutí méně častou příčinou bolesti palce u nohy, je možné utrpět zranění zadního konce natahovače dlouhého svalu.
Ten vychází z holenní kosti a pomáhá při dorzální flexi palce u nohy.
Léčba podvrtnutí palce u nohy je téměř vždy konzervativní a využívá systém zvaný metoda RICE, který zahrnuje:
- odpočinek („R“)
- aplikaci ledu („I“)
- kompresi palce nohy pomocí obvazů ke snížení otoku („C“)
- zvednutí nohy ke snížení otoku a bolesti („E“)
Bursitida prstů na nohou
Burzitida je zánět tlumicího váčku mezi klouby, který se nazývá burza.
Je způsoben především opakovaným zatěžováním kloubu. Bursitida se může vyskytnout při zánětlivých onemocněních, jako je revmatoidní artritida, a při infekcích, jako je celulitida (když se místní kožní infekce rozšíří do hlubších tkání).
Bursitida chodidla a prstů se nejčastěji vyskytuje u:
- běžcích nebo sportech, při kterých se skáče (např. basketbal).
- Deformity nohy, jako je například Haglundova deformace.
- nošení vysokých podpatků nebo těsných bot
Bursitida může způsobovat bolest, zarudnutí, otok a ztuhlost, které jsou někdy k nerozeznání od zánětu šlach.
Bursitida chodidla se obvykle léčí odpočinkem, aplikací ledu a nesteroidními antirevmatiky. Vložky do bot nebo individuální ortopedické vložky mohou pomoci napravit nerovnováhu chodidla a zmírnit tlak na prsty. Těžké případy lze léčit injekcí kortizonu, která se však používá s opatrností, aby nedošlo k poškození šlachy.
Pokud všechny ostatní způsoby léčby selžou, může být přistoupeno k operaci. Obvykle se jedná o bursectomii
při níž se burza chirurgicky odstraní a na jejím místě vyroste nová.
Zlomenina palce u nohy
Palec na noze se skládá ze dvou kostí, které se nazývají distální a proximální kost palce.
Distální palec je prostřední kost nacházející se vedle metatarzofalangeálního kloubu. Proximální kost palce je větší kost na konci prstu.
Zlomenina distálního nebo proximálního palce může:
- Způsobit zavřenou zlomeninu, při které je kůže neporušená. Může k ní dojít, když na prst spadne něco tvrdého nebo po silném nárazu, například kopnutí do zdi.
- způsobit stresovou zlomeninu (vlasovou zlomeninu), pokud spadnete a vykloubíte si kost19.
- Vzácně může dojít k otevřené zlomenině, při které je porušena kůže. Tato zlomenina může být způsobena kontaktními sporty nebo autonehodou. Přibližně 16 % všech zlomenin prstů na nohou je způsobeno sportem.
Zlomeniny prstů se mohou stát komukoli, faktory su vyšší věk, osteoporóza.
V závislosti na závažnosti zlomeniny může zlomenina palce nohy zahrnovat imobilizaci pomocí sádry, vycházkové boty, dlahy nebo boty s pevným dnem, která se běžně používá po operaci nohy. Berle vám mohou pomoci při pohybu během léčby. Pomoci může také odpočinek, aplikace ledu.
Pokud je zlomenina závažná, může být nutné ji nejprve zmenšit. To je případ, kdy se zlomené kosti před sádrováním nebo imobilizací ručně uvedou do správné polohy. U komplikovaných zlomenin může být nutný chirurgický zákrok, při kterém se použijí čepy, destičky a šrouby, které drží úlomky kostí pohromadě.
Očekávejte, že rekonvalescence bude trvat šest až osm týdnů, možná i déle.
Dna
Dna může postihnout kloub palce u nohy. Dna vzniká, když se v krvi hromadí kyselina močová a vytváří krystalky, které se usazují v kloubu - nejčastěji v kloubu palce u nohy.2 Lékařský termín pro dnu v kloubu palce u nohy je „dna“.
.“
Mezi příznaky dnavé artritidy patří oteklý, červený, horký a intenzivně bolestivý kloub. Pokud se záchvaty dny neléčí a opakují se několik let, může dojít k závažnému poškození kloubu. Kromě toho se dnavé tofy
což jsou viditelná ložiska kyseliny močové na prstech.
Kyselina močová je odpadní produkt v krvi, který vaše tělo produkuje po rozkladu purinů, což jsou látky obsažené v některých potravinách. Pokud vaše ledviny nedokážou kyselinu močovou správně odstranit, mohou se tvořit krystalky urátu, což vede ke dně.
Dnavá artritida může připomínat infikovaný kloub, proto vám lékař může nařídit krevní test, aby zkontroloval hladinu kyseliny močové. Pokud jsou zvýšené, může to být signál, že dochází k záchvatu dny.
Lékaři často potřebují odebrat vzorek tekutiny v kloubu, aby ji mohli otestovat na přítomnost krystalků kyseliny močové a stanovit diagnózu.
Léčba dny v kloubu palce nohy zahrnuje léčbu jak palce nohy, tak vysoké hladiny kyseliny močové v krvi.
V případě velkého palce nohy lze akutní záchvat dny léčit perorálními léky včetně kolchicinu, protizánětlivého léku nebo steroidů. Někdy může příznaky zmírnit injekce do bolestivého kloubu.
Pro zmírnění dny a prevenci budoucích záchvatů vám lékař pravděpodobně doporučí, abyste zhubli, pokud máte nadváhu, a navrhne vám dnavou dietu. Mezi příklady změn patří např:
- omezení červeného masa, mořských plodů a alkoholu
- vyhýbání se potravinám a nápojům s vysokým obsahem fruktózového kukuřičného sirupu
- zařazení nízkotučných mléčných výrobků, zeleniny a celozrnných výrobků do jídelníčku
Pokud máte opakované záchvaty dny, může vám lékař předepsat léky, které snižují hladinu kyseliny močové v krvi. Někdy lze poškození způsobené dnavou artritidou napravit chirurgickým zákrokem. zlomeniny mohou vyžadovat operaci.
Prsty na nohou
Palec na noze je častým zraněním při sportu. Vytváří bolest na základně kloubu palce u nohy. Bolest vzniká v důsledku podvrtnutí nebo natržení vazů v palci nohy.
Palec na noze se často vyskytuje u sportovců, kteří provozují sporty na umělém trávníku, jako je fotbal a kopaná. Ke zranění dochází, když palec u nohy odolává intenzivní síle při ohýbání, například když sportovec při běhu palec odstrčí.
K tomuto zranění mohou přispět tvrdé podmínky trávníku, sportovní obuv a zatížení palce při běhu. V závislosti na závažnosti zranění mohou příznaky zahrnovat otok, změnu barvy a bolest.
Léčba turf toe spočívá v tom, že kloub palce na noze odpočívá a nechá se zahojit. Vlastní ortopedické vložky s Mortonovým nástavcem mohou snížit pohyblivost.
Při akutním natažení může být nutné ledovat, zvedat a případně používat berle. U závažnějších poranění může být nutné doporučení k nohtovému chirurgovi.
Bolest v kloubu palce nohy může být způsobena zraněním, problémy s pohybem nohy nebo stavy, jako je osteoartróza a dna. Souvisí také se stavy, jako je zánět šlach, burzitida, podvrtnutí, natažení a zlomeniny.
Léčba závisí na příčině bolesti prstního kloubu. Někdy lze palcový kloub vyléčit odpočinkem, ledem a někdy berlemi. V závažných případech může být nutná operace.
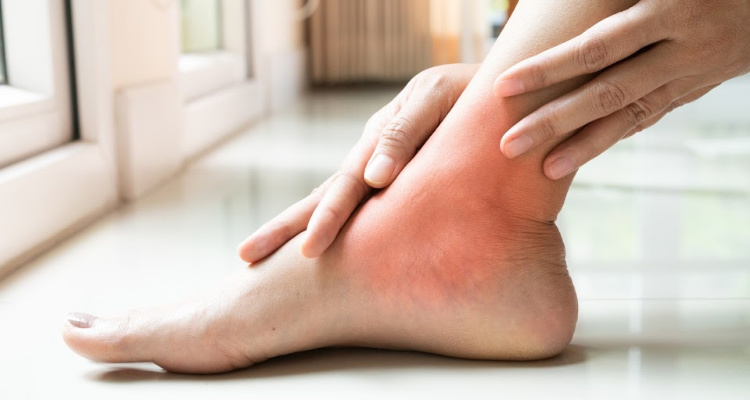
o je bolest v kloubu palce u nohy
Bolest v kloubu palce u nohy může být způsobena náhlým zraněním, jako je například sportovní „turf toe“.1 Chronické zdravotní potíže, jako je artritida, burzitida, pohmožděniny, dna a méně známá onemocnění, jako je sezamoiditida.
Mohou také způsobovat bolest, ztuhlost kloubu, otok a pocit vrzání.
První metatarzofalangeální
je kloub, který spojuje palec nohy s první metatarzální kostí. Hraje klíčovou roli při podpoře nošení váhy a fungování chodidla. Léčba se liší v závislosti na příčině.
Artritida
Nejčastější formou artritidy, která postihuje kloub palce nohy, je osteoartróza. Ta je způsobena rozpadem tkání, které pokrývají konce kostí v místě, kde se setkávají v kloubu.
- Hallux limitus, ke kterému dochází při omezení pohybu kloubu.
- Hallux rigidus, ke kterému dochází, když je kloub neobvykle ztuhlý. To ztěžuje narovnání palce u nohy.
Osteoartróza může vzniknout v důsledku problémů se strukturou nebo pohybem chodidla, což vede k nadměrnému opotřebení chrupavky. To způsobuje bolest z tření kosti o kost při pohybu.
K osteoartróze může vést také zranění, například zlomenina nebo vykloubení palce. Mezi další méně časté typy artritidy, které postihují palec u nohy, patří revmatoidní artritida, dnavá artritida a psoriatická artritida.
Mezi příznaky artritidy palce u nohy patří:
- Bolest, která je obvykle nejvýraznější při stání a chůzi.
- Otok
- boule na nártu
- zarudnutí v místě nepohodlí
- ztuhlost a omezená pohyblivost palce u nohy
Někdy může být chůze bolestivá a lidé si mohou vyvinout antalgickou chůzi, což je abnormální způsob chůze, aby ji kompenzovali. To může nakonec vést k bolesti kotníků, kolen, kyčlí nebo dolní části zad. Na horní části palce nebo chodidla se také mohou vytvořit hrbolaté výrůstky zvané kostní ostruhy .
Možnosti léčby bolesti palce u nohy
- Protizánětlivé léky proti bolesti, které zmírňují artritickou bolest
- Injekce steroidů do kloubu může někdy zmírnit bolest a zánět.
- Nošení obuvi s tuhou podrážkou nebo obuvi, která se ohýbá v místě prstního kloubu. Vlastní ortopedické vložky s úpravou zvanou Mortonova extenze mohou pomoci, pokud pohyb způsobuje bolest.
- Fyzikální terapie ke zlepšení pohyblivosti
K odstranění kostních ostruh může být nutný chirurgický zákrok. Cheilektomie
je spojení kostí v kloubu. Mezi další zákroky, které mohou být indikovány, patří implantáty Cartiva® nahrazující chrupavku, operace výměny nebo odstranění kloubu nebo artrodéza (typ kostní fúze).
Bunion
Vbočený palec je velký hrbol nad kloubem palce u nohy. Faktory, které přispívají ke vzniku vbočeného palce:
- Přibývající věk
- Genetika
- Pohyb nohy
- těsná obuv
- Revmatoidní artritida
Vbočený palec je obvykle příčinou deformity hallux valgus, což je vychýlení palce směrem k malíčku.
Vbočený palec může být výraznější směrem ke středu těla, což způsobuje jeho větší bolestivost v uzavřené obuvi. Postupem času se palec posouvá více směrem k malíčku, čímž tlačí a vybočuje všechny ostatní prsty.
Obvyklým výsledkem je zvětšené přednoží a červený, podrážděný a někdy oteklý hrbol na straně kloubu palce.
V důsledku posunu kloubu palce vzniká vbočený palec. Někdy se z vykloubení vyvine další kostní výrůstek nebo se v tomto kloubu vyvine artritida.
Existují věci, které můžete udělat pro zmírnění příznaků :
- Noste ploché, pružné boty se širokou špičkou, abyste měli kolem palce více místa. Tím se sníží tlak na vbočený palec.
- Přes vbočený palec umístěte podložku, která zabrání tření a podráždění.
- Protahujte se, abyste zlepšili pohyblivost kloubů.
- Po cvičení, když jste na nohou, přiložte na puchýř studený obklad (mezi obklad a kůži vložte papírový ručník nebo látku).
- Pokud je puchýř bolestivý nebo oteklý, poraďte se s lékařem o užívání protizánětlivých léků.
Pokud vaše potíže přetrvávají i přes tato jednoduchá opatření, podiatr (lékař specializující se na onemocnění nohou) vám může na podporu palce na noze nainstalovat speciální vložky do bot, tzv. ortopedické vložky. Může vám také poskytnout dlahy na prsty, které budete nosit v noci, abyste měli prsty na nohou rovné i během spánku.
Pokud tato opatření nezabírají a vy stále trpíte bolestí palce nebo máte potíže s chůzí, zvažte operaci, při které by došlo ke změně polohy kosti a odstranění hrbolku.
Pokud vás bolí nohy, je velká pravděpodobnost, že na vině může být vaše obuv - zejména pokud trávíte na nohou hodně času. Nošení správně padnoucí obuvi může pomoci předcházet bolestem a zraněním nohou. Pomoci vám může návštěva obchodu s obuví, kde vám vyšetří tvar nohy a způsob chůze - a poté vám obuv, která správně podpírá vaše chodidlo, přizpůsobí.
Zarostlý nehet
Zarostlý nehet často postihuje palec u nohy. Způsobuje také bolest:
- zánět postižené kůže
- Otok a tekutinu v místě
- zarůstání kůže v okolí nehtu
- Bílý nebo žlutý hnis a někdy krvácení
Zarostlý nehet je pravděpodobnější, pokud se vám potí nohy, nedbáte na úpravu nehtů nebo nosíte těsné ponožky a boty. Může se však vyskytnout také v důsledku přirozeného tvaru nehtu na noze, stejně jako v případě, že máte naražený palec nebo jiné zranění. Vyšší riziko hrozí také lidem s diagnostikovanou cukrovkou.
K léčbě zarostlého nehtu na noze, který je infikovaný, může být nutný chirurgický zákrok. Ta může zahrnovat částečné nebo úplné odstranění postiženého nehtu. Klíčem k předcházení komplikacím je prevence. Mezi tato opatření patří např:
- nošení správně padnoucí obuvi
- každodenní mytí nohou
- odstraňování odumřelé kůže z chodidel (účinná je pemza).
- stříhání nehtů na nohou rovně, nikoli pod úhlem
Zánět šlach natahovačů nohou
Zánět šlach (někdy psáno tendinitida) je zánět pruhu pojivové tkáně, který spojuje sval s kostí, tzv. šlachy.
Typ, který může postihnout palec u nohy, se nazývá extenzorová tendonitida, způsobená zánětem šlachy extenzorů, která vám pomáhá zvedat prsty na nohou nebo narovnávat prsty. Zánět extenzorové šlachy nohy se někdy označuje jako metatarzální tendonitida.
Tento typ extenzorové tendinitidy je obvykle způsoben opakovaným zatěžováním chodidla a prstů. Sporty zahrnující sprint nebo dorziflexi
(ohýbání prstů směrem dozadu), jako je běh na dlouhé vzdálenosti nebo gymnastika, mohou způsobit toto onemocnění.
Riziko může zvýšit také nošení vysokých podpatků, těsných bot nebo špatně padnoucí obuvi.11
Zánět šlach extenzorů se obvykle léčí konzervativně odpočinkem, aplikací ledu a nesteroidních protizánětlivých léků. Jemné protahování může zabránit ztuhnutí šlach a kloubů.
Pokud je zánět závažný, může vám lékař doporučit znehybnění nohy pomocí speciální obuvi s ocelovou podrážkou a houpací špičkou. Injekce se nedoporučují, protože mohou oslabit šlachy a způsobit jejich prasknutí.
V závažných případech může být použita operace zvaná přenos šlachy, při níž je odebrán kus šlachy z jiné části chodidla a použit k překlenutí mezery v místě, kde byla poškozená šlacha odstraněna.
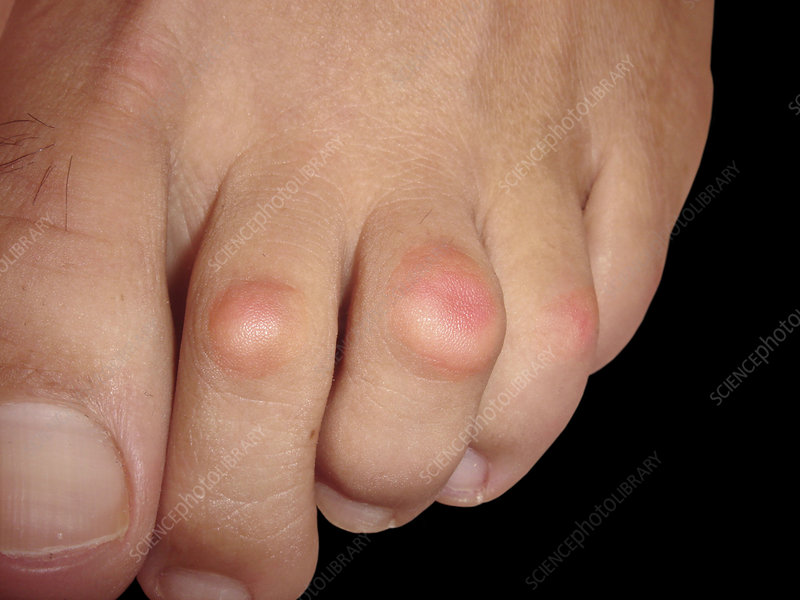
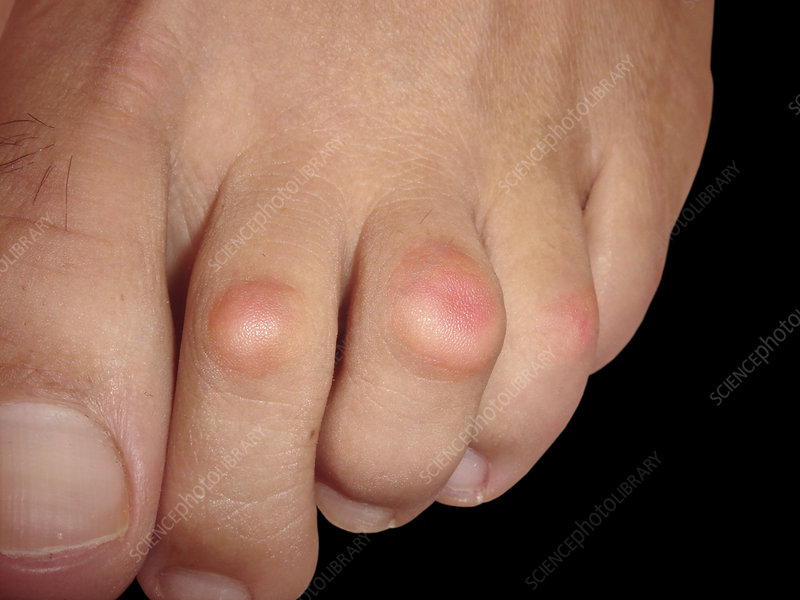
Kapsle
je onemocnění, které nejčastěji postihuje druhý prst na noze, ale způsobuje posun tohoto prstu směrem k palci. V pozdějších stadiích neléčené kapsulitidy může dokonce přecházet přes palec.
Kapsulitida, nazývaná také addukční syndrom, je zánět vazů, které tvoří pouzdro na bázi druhého prstu a umožňují jeho funkci. Může postihnout také třetí a čtvrtý prst a způsobit bolest, otok a nepohodlí, které mohou ztěžovat chůzi.
Předpokládá se, že k zánětu vede nadměrné namáhání plosky nohy, která se nachází pod kloubem. Kapsula se může častěji vyskytovat u lidí s vbočenými palci, druhým prstem, který je delší než první, nebo s atypickými lýtkovými svaly a klenbou chodidla.
Léčba kapsulitidy může zahrnovat:
- klid, led a dlahování palce na noze
- Léky
- Ortopedické vložky a boty pro podporu
- Protahování u osob s napjatými lýtkovými svaly
Když se druhý prst začne pohybovat směrem k palci, je nutný chirurgický zákrok, aby se vrátil do své normální polohy. Bez operace bude „zkřížený prst“ ovlivňovat palec.
Vykloubení palce u nohy
Při podvrtnutí je spojovací pruh tkáně, nazývaný vaz, který spojuje kost s kostí, přetížený a natržený.
V případě palce u nohy se vazy náchylné k podvrtnutí nazývají postranní vazy. Ty probíhají po obou stranách palce a zabraňují přílišnému pohybu palce ze strany na stranu.
Ke zranění může dojít při sportu nebo jednoduše při zakopnutí a pádu doma. Vymknutí palce u nohy může být způsobeno:
- silným nárazem do prstu
- zaklínění palce při nešikovném přistání
- Pádem v poloze, která způsobí vybočení palce na noze
Vymknutí není totéž co podvrtnutí, které zahrnuje spíše přetížený sval než vaz.
Ačkoli je podvrtnutí méně častou příčinou bolesti palce u nohy, je možné utrpět zranění zadního konce natahovače dlouhého svalu.
Ten vychází z holenní kosti a pomáhá při dorzální flexi palce u nohy.
Léčba podvrtnutí palce u nohy je téměř vždy konzervativní a využívá systém zvaný metoda RICE, který zahrnuje:
- odpočinek („R“)
- aplikaci ledu („I“)
- kompresi palce nohy pomocí obvazů ke snížení otoku („C“)
- zvednutí nohy ke snížení otoku a bolesti („E“)
Zlomenina prstu na noze
Palec na noze se skládá ze dvou kostí, které se nazývají distální a proximální kost palce.
Distální palec je prostřední kost, která se nachází vedle metatarzofalangeálního kloubu. Proximální kost palce je větší kost na konci prstu.
Zlomenina distálního nebo proximálního palce může:
- Způsobit zavřenou zlomeninu, při které je kůže neporušená. Může k ní dojít, když na prst spadne něco tvrdého nebo po silném nárazu, například kopnutí do zdi.
- způsobit stresovou zlomeninu (vlasovou zlomeninu), pokud spadnete a vykloubíte si kost19.
- Vzácně může dojít k otevřené zlomenině, při které je porušena kůže. Tato zlomenina může být způsobena kontaktními sporty nebo autonehodou. Přibližně 16 % všech zlomenin prstů na nohou je způsobeno sportem.
Zlomeniny prstů se mohou stát komukoli, faktory su vyšší věk, osteoporóza.
V závislosti na závažnosti zlomeniny může zlomenina palce nohy zahrnovat imobilizaci pomocí sádry, vycházkové boty, dlahy nebo boty s pevným dnem, která se běžně používá po operaci nohy. Berle vám mohou pomoci při pohybu během léčby. Pomoci může také odpočinek, aplikace ledu.
Pokud je zlomenina závažná, může být nutné ji nejprve zmenšit. To je případ, kdy se zlomené kosti před sádrováním nebo imobilizací ručně uvedou do správné polohy. U komplikovaných zlomenin může být nutný chirurgický zákrok, při kterém se použijí čepy, destičky a šrouby, které drží úlomky kostí pohromadě.
Očekávejte, že rekonvalescence bude trvat šest až osm týdnů, možná i déle.
Dna
Dna může postihnout kloub palce u nohy. Dna vzniká, když se v krvi hromadí kyselina močová a vytváří krystalky, které se usazují v kloubu - nejčastěji v kloubu palce u nohy.2 Lékařský termín pro dnu v kloubu palce u nohy je „dna“.
.“
Mezi příznaky dnavé artritidy patří oteklý, červený, horký a intenzivně bolestivý kloub. Pokud se záchvaty dny neléčí a opakují se několik let, může dojít k závažnému poškození kloubu. Kromě toho se dnavé tofy
což jsou viditelná ložiska kyseliny močové na prstech.
Kyselina močová je odpadní produkt v krvi, který vaše tělo produkuje po rozkladu purinů, což jsou látky obsažené v některých potravinách. Pokud vaše ledviny nedokážou kyselinu močovou správně odstranit, mohou se tvořit krystalky urátu, což vede ke dně.
Dnavá artritida může připomínat infikovaný kloub, proto vám lékař může nařídit krevní test, aby zkontroloval hladinu kyseliny močové. Pokud jsou zvýšené, může to být signál, že dochází k záchvatu dny.
Lékaři často potřebují odebrat vzorek tekutiny v kloubu, aby ji mohli otestovat na přítomnost krystalků kyseliny močové a stanovit diagnózu.
Léčba dny v kloubu palce nohy zahrnuje léčbu jak palce nohy, tak vysoké hladiny kyseliny močové v krvi.
V případě velkého palce nohy lze akutní záchvat dny léčit perorálními léky včetně kolchicinu, protizánětlivého léku nebo steroidů. Někdy může příznaky zmírnit injekce do bolestivého kloubu.
Pro zmírnění dny a prevenci budoucích záchvatů vám lékař pravděpodobně doporučí, abyste zhubli, pokud máte nadváhu, a navrhne vám dnavou dietu. Mezi příklady změn patří např:
- omezení červeného masa, mořských plodů a alkoholu
- vyhýbání se potravinám a nápojům s vysokým obsahem fruktózového kukuřičného sirupu
- zařazení nízkotučných mléčných výrobků, zeleniny a celozrnných výrobků do jídelníčku
Pokud máte opakované záchvaty dny, může vám lékař předepsat léky, které snižují hladinu kyseliny močové v krvi. Někdy lze poškození způsobené dnavou artritidou napravit chirurgickým zákrokem. zlomeniny mohou vyžadovat operaci.
Prsty na nohou
Palec na noze je častým zraněním při sportu. Vytváří bolest na základně kloubu palce u nohy. Bolest vzniká v důsledku podvrtnutí nebo natržení vazů v palci nohy.
Palec na noze se často vyskytuje u sportovců, kteří provozují sporty na umělém trávníku, jako je fotbal a kopaná. Ke zranění dochází, když palec u nohy odolává intenzivní síle při ohýbání, například když sportovec při běhu palec odstrčí.
K tomuto zranění mohou přispět tvrdé podmínky trávníku, sportovní obuv a zatížení palce při běhu. V závislosti na závažnosti zranění mohou příznaky zahrnovat otok, změnu barvy a bolest.
Léčba turf toe spočívá v tom, že kloub palce na noze odpočívá a nechá se zahojit. Vlastní ortopedické vložky s Mortonovým nástavcem mohou snížit pohyblivost.
Při akutním natažení může být nutné ledovat, zvedat a případně používat berle. U závažnějších poranění může být nutné doporučení k nohtovému chirurgovi.
Bolest v kloubu palce nohy může být způsobena zraněním, problémy s pohybem nohy nebo stavy, jako je osteoartróza a dna. Souvisí také se stavy, jako je zánět šlach, burzitida, podvrtnutí, natažení a zlomeniny.
Léčba závisí na příčině bolesti prstního kloubu. Někdy lze palcový kloub vyléčit odpočinkem, ledem a někdy berlemi. V závažných případech může být nutná operace.
.png)